Fluoride gelten als ein Schlüsselfaktor der Kariesprävention [1, 4]. Bei Überdosierung kann es jedoch zu Dentalfluorosen in den bleibenden Zähnen kommen [5]. Für die üblichen Dosisbereiche der Fluoridzufuhr im frühen Kindesalter wurden mögliche systemische Nebenwirkungen diskutiert, aber nicht belegt.
Säuglinge und Kleinkinder haben – bedingt durch die Zahnentwicklung – ein erhöhtes Risiko für eine Dentalfluorose. Daher gilt besonders für diese Altersgruppen, die Balance zwischen einem größtmöglichen Nutzen und einem geringstmöglichen Risiko zu finden: Die empfohlenen Fluoridmengen sollen wirksam und zugleich sicher sein [6].
Die European Food Safety Authority (EFSA) gibt als tolerierbare Tageshöchstmenge (Tolerable Upper Intake Level; UL) für Fluorid einen Wert von 0,1 mg/kg Körpergewicht und pro Tag an [7]. Als optimale Dosis – höchster kariespräventiver Effekt und geringes Fluoroserisiko – bzw. adäquaten Zufuhrwert (Adequate Intake; AI) sieht sie 0,05 mg/kg Körpergewicht und pro Tag an [5]. Genau wie der EFSA-Referenzwert basieren die D-A-CH-Referenzwerte auf der Beobachtung, dass bei einer Fluoridzufuhr von 0,05 mg/kg Körpergewicht und pro Tag der optimale Kariesschutz erreicht wird [8]. Auch Buzalaf und Levy geben an, dass die tägliche „optimale Fluoridzufuhrmenge“ für Kariesprävention und Fluorosevermeidung zwischen 0,05 und 0,07 mg/kg Körpergewicht beträgt [9].
Im Falle der Verwendung einer Zahnpasta mit Fluoridzusatz ist die genaue Dosierung der empfohlenen Zahnpastamenge entscheidend, um eine zu hohe Fluoridzufuhr und unerwünschte Wirkungen zu vermeiden (Abb. 2).
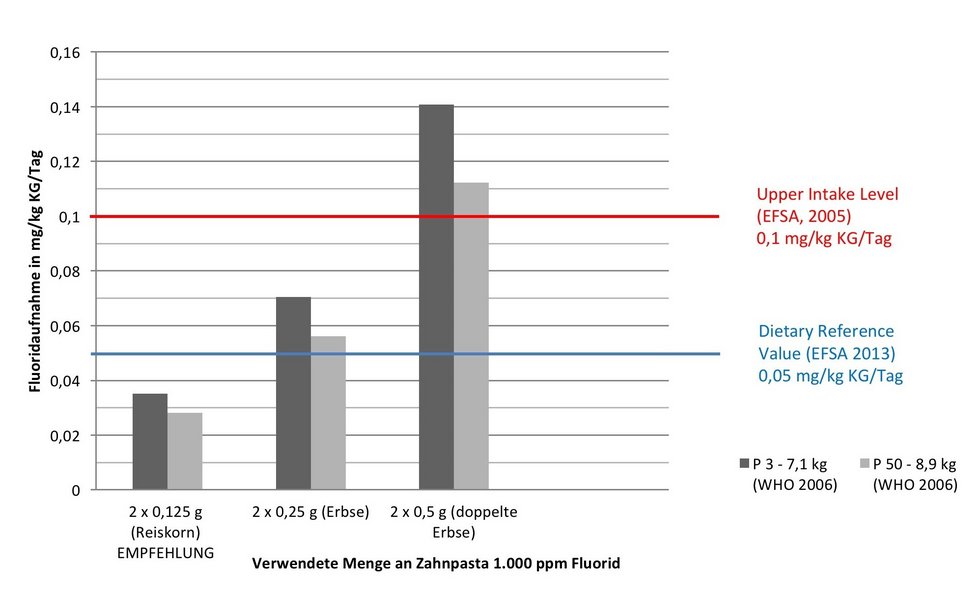
Säuglinge und Kleinkinder können Zahnpasta noch nicht ausspucken und verschlucken sie daher zum Teil. Nach Annahmen des Scientific Committee on Cosmetic Products and Non-food Products (SCCNFP) der Europäischen Kommission verschlucken Kleinkinder zwischen 20 und 40 Prozent der verwendeten Zahnpasta [10], nach Strittholt et al. sind es bei Zwei- bis Vierjährigen im Mittel 39 Prozent (Mittelwert 0,205 g; P95 0,49 g) [11]. Bei jüngeren Kindern werden verschluckte Anteile der verwendeten Zahnpastamenge von 64 bis 84 Prozent mit eineinhalb bis zweieinhalb Jahren [6] und 65 Prozent bei Zweijährigen berichtet [12]. Geht man bei den Daten von Strittholt et al. von einer Zahnpasta mit 1.000 ppm Fluorid und vollständiger Aufnahme des Fluorids in den Körper aus, so würden in den hohen Aufnahmeperzentilen 0,49 mg Fluorid pro Putzvorgang aufgenommen [11]. Studien weisen darauf hin, dass Eltern in der Praxis oft deutlich mehr Zahnpasta als für Kleinkinder empfohlen verwenden [11-13].
Mengen wie „reiskorngroß“ (0,125 g) oder „erbsengroß“ (0,25 g) sind mit den derzeit üblichen Tuben nicht genau abmessbar. Nach Ansicht der Autorinnen und Autoren sind für eine zuverlässige Dosierung fest angebrachte Dosierspender notwendig. Da diese derzeit noch nicht zur Verfügung stehen, sollen in der Zwischenzeit Zahnpasten verwendet werden, die z.B. durch kleinere Tubenöffnungen und Veranschaulichung der empfohlenen Menge auf der Tube das Risiko einer Überdosierung verringern.
Die hier gegebenen Empfehlungen lassen bei korrekter Umsetzung, einem Trinkwasserfluoridgehalt unter 0,3 mg/l und strikter Einhaltung der empfohlenen Zahnpastamenge keine Überschreitungen der tolerierbaren Tageshöchstmenge erwarten (Tab. 1 bis 3, siehe unten). Aufklärung und Information der Eltern zur Beachtung der maximal zu verwendenden Zahnpastamenge und die praktische Anleitung zur Zahnpastadosierung sind im Rahmen der ärztlichen und zahnärztlichen Beratungen daher unerlässlich.
Lebensmittel enthalten im Allgemeinen wenig Fluorid. Trinkwasser, Mineralwasser, fluoridiertes Speisesalz oder schwarzer/grüner Tee können aber wesentlich zur Fluoridzufuhr beitragen. Bei nichtgestillten Säuglingen hängt die Fluoridzufuhr vor allem vom Fluoridgehalt des zur Zubereitung von Säuglings(milch)nahrung verwendeten Wassers ab. Der Fluoridgehalt des Trinkwassers in Deutschland beträgt meist unter 0,3 mg/l, in einigen Regionen – geologisch bedingt – erheblich darüber. Auskunft über den Fluoridgehalt im Trinkwasser gibt der örtliche Wasserversorger. Mineral- und Tafelwässer können sehr unterschiedliche Fluoridkonzentrationen enthalten. Mineral- und Tafelwässer, die die Auslobung „Geeignet für die Zubereitung von Säuglingsnahrung“ tragen, dürfen maximal 0,7 mg Fluorid/Liter enthalten. Ist der tatsächliche Fluoridgehalt nicht auf der Flasche oder Verpackung angegeben, gibt der Hersteller Auskunft. Um die tolerierbare Tageshöchstmenge von Fluorid nicht zu überschreiten, wird bei einem Fluoridgehalt des verwendeten Wassers von 0,3 mg/l und mehr für Säuglinge, die ausschließlich oder überwiegend mit Säuglings(milch)nahrung ernährt werden, kein weiteres Fluorid aus anderen Quellen bzw. eine reduzierte Dosis empfohlen (siehe Fußnoten zu den Empfehlungen.
Speisen sollten im Säuglingsalter nicht gesalzen werden, im Kleinkindalter nur in sehr geringem Maße. Bei einem Trinkwasserfluoridgehalt über 0,7 mg/l soll kein fluoridiertes Speisesalz verwendet werden (weder für Kinder noch für Erwachsene) [8, 14, 15].
Alter | Empfohlene Dosierung | Gewicht der empfohlenen Zahnpasta-menge (g) | Menge an Fluorid (mg) | Fluorid-aufnahme bei | Fluoridaufnahme bei 3-mal tgl. Zähneputzen (3. Zähneputzen in der Kita)1 (mg/Tag) |
1 Jahr | „Reiskorn“, 1.000 ppm | 0,125 | 0,125 | 0,25 | * |
2 Jahre | „Erbse“, 1.000 ppm | 0,25 | 0,25 | 0,5 | 0,62 |
3 Jahre | „Erbse“, 1.000 ppm | 0,25 | 0,25 | 0,5 | 0,62 |
4 Jahre | „Erbse“, 1.000 ppm | 0,25 | 0,25 | 0,5 | 0,62 |
5 Jahre | „Erbse“, 1.000 ppm | 0,25 | 0,25 | 0,5 | 0,62 |
Annahmen: vollständiges Verschlucken der Zahnpasta und vollständige Aufnahme des Zahnpasta-Fluorids in den Körper. Aufnahme und Bioverfügbarkeit des Fluorids machen in der Regel nicht 100 Prozent der eingenommenen Menge aus [9]
1 170 Kita-Tage im Jahr * Keine Zahnpasta in der Kita [25]
Alter | Aufnahme ohne fluoridhaltiges Kochsalz (mg/Tag) | Aufnahme inkl. fluoridhaltigem Kochsalz (mg/Tag) 1 |
6 Monate | 0,04 (ausschließlich gestillt) – 0,17 (nichtgestillt) | 0,04 (ausschließlich gestillt) – |
1 Jahr bis unter 2 Jahre | 0,11 | 0,36 |
2 Jahre bis unter 3 Jahre | 0,15 | 0,40 |
3 Jahre bis unter 4 Jahre | 0,17 | 0,42 |
4 Jahre bis unter 6 Jahre | 0,21 | 0,46 |
1 Unter der Annahme, dass Kleinkinder und Kinder im Vorschulalter in Deutschland etwa 1 g Salz pro Tag durch im Haushalt zubereitete Mahlzeiten aufnehmen, könnte dies bei Verwendung von fluoridiertem Salz zu einer zusätzlichen Fluoridzufuhr von 0,25 mg/Tag führen.
Alter
| Körper-gewicht (Mädchen [26]) | Zufuhr-referenz-wert (mg/Tag) [5] | Tolerable Upper Intake Level (mg/Tag) [7] | Gesamtaufnahme Fluorid (mg/Tag) bei 2-mal tgl. Zähne-putzen mit empfohlener Zahnpastamenge | Gesamtaufnahme Fluorid (mg/Tag) bei 3-mal tgl. Zähne-putzen (3. Zähneputzen in der Kita) mit empfohlener Zahnpastamenge | ||
|
|
|
| inkl. fluoridh. Kochsalz* | ohne fluoridh. Kochsalz | inkl. fluoridh. Kochsalz* | ohne fluoridh. Kochsalz |
| 6 Monate | 7,3 kg (P50) 5,8 kg (P3) | 0,4 0,3 | 0,7 0,6 | 0,29 – 0,42 ** | 0,29 – 0,42 ** | *** | *** |
1 Jahr | 8,9 kg (P50) 7,1 kg (P3) | 0,4
| 0,9
| 0,61 | 0,36 | **** | **** |
2 Jahre | 11,5 kg (P50) 9,2 kg (P3) | 0,6
| 1,2
| 0,9 | 0,65 | 1,02 | 0,77 |
3 Jahre | 13,9 kg (P50) 11,0 kg (P3) | 0,7
| 1,4
| 0,92 | 0,67 | 1,04 | 0,79 |
4 Jahre | 16,1 kg (P50) 12,5 kg (P3) | 0,8
| 1,7
| 0,96 | 0,71 | 1,08 | 0,83 |
5 Jahre | 18,2 kg (P50) 14,0 kg (P3) | 0,9
| 1,8
| 0,96 | 0,71 | 1,08 | 0,83 |
Die Gesamtaufnahme von Fluorid ergibt sich aus geschätzter mittlerer Fluoridaufnahme aus Lebensmitteln, Wasser und fluoridhaltigem Kochsalz (siehe Tabelle 2) plus Fluoridaufnahme aus Zahnpasta (siehe Tabelle 1)
Annahmen: vollständiges Verschlucken der Zahnpasta und vollständige Aufnahme des Zahnpasta-Fluorids in den Körper. Aufnahme und Bioverfügbarkeit des Fluorids machen in der Regel nicht 100 Prozent der eingenommenen Menge aus [9].
P = Perzentile
* Annahme: Aufnahme von etwa 1 g Salz pro Tag durch im Haushalt zubereitete Mahlzeiten
** ausschließlich gestillt – nichtgestillt *** Kind ist noch nicht in der Kita ****Keine Zahnpasta in der Kita

